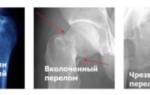
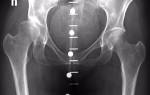
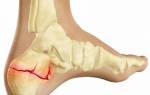
Перелом ступни — распространенная травма, возникающая при падении, ударе или чрезмерной нагрузке. Важно распознать симптомы, знать меры первой помощи и методы лечения для восстановления. Эта статья предоставит информацию о переломах ступни, их последствиях и рекомендациях по реабилитации, что поможет избежать осложнений и ускорить выздоровление.
Причины
- Прямое воздействие силы на ногу (например, когда тяжелый предмет падает или ударяет по стопе);
- Непрямая травма (например, когда стопа выворачивается вбок, неудачный прыжок или падение с высоты);
- Дорожно-транспортные происшествия.
Перелом ступни является распространенной травмой, особенно среди спортсменов и людей, ведущих активный образ жизни. Эксперты в области травматологии отмечают, что своевременная диагностика и правильное лечение играют ключевую роль в восстановлении. Врач-ортопед подчеркивает, что важно не только зафиксировать поврежденную область, но и провести реабилитацию, чтобы избежать долгосрочных последствий. Физиотерапевты добавляют, что упражнения на растяжку и укрепление мышц помогут восстановить функциональность ступни. Кроме того, специалисты рекомендуют обращать внимание на обувь, так как неправильный выбор может привести к повторным травмам. В целом, комплексный подход к лечению и профилактике переломов ступни способствует быстрому восстановлению и возвращению к привычной активности.

Факторы риска перелома костей ступни:
- Период после менопаузы у женщин и возрастные изменения у мужчин;
- Снижение объема мышечной массы;
- Остеопороз;
- Наследственные и врожденные патологии костной системы;
- Изменения в гормональном фоне, включая снижение уровня эстрогенов;
- Резкое увеличение физической активности;
- Интенсивные спортивные тренировки;
- Сильные стрессовые ситуации;
- Онкологические заболевания (метастазы в костной ткани);
- Профессиональный спорт (гимнастика, волейбол).
Стопа человека представляет собой сложный биомеханический механизм. Она состоит из множества губчатых и трубчатых костей, и при переломе одной из них нарушается анатомо-физиологическое взаимодействие остальных костей.
Если у пострадавшего изменяется форма одной из костей стопы, это может привести к деформации и нарушению функции всей нижней конечности в целом.
| Тип перелома | Симптомы | Лечение |
|---|---|---|
| Перелом пяточной кости | Сильная боль в пятке, отек, деформация пятки, трудности при ходьбе, синяки | Иммобилизация гипсом, операция (в зависимости от тяжести), физиотерапия |
| Перелом ладьевидной кости | Боль в средней части стопы, отек, ограничение подвижности, хромота | Иммобилизация гипсом, операция (в некоторых случаях), физиотерапия |
| Перелом клиновидной кости | Боль в передней части стопы, отек, ограничение подвижности, хромота | Иммобилизация гипсом, операция (в некоторых случаях), физиотерапия |
| Перелом плюсневых костей | Боль в передней части стопы, отек, деформация стопы, трудности при ходьбе | Иммобилизация гипсом, операция (в некоторых случаях), физиотерапия |
| Перелом фаланг пальцев стопы | Боль в пальце стопы, отек, деформация пальца, трудности при ходьбе | Иммобилизация гипсом, операция (в некоторых случаях), физиотерапия |
Интересные факты
Вот несколько интересных фактов о переломах ступни:
-
Разнообразие типов переломов: Переломы ступни могут быть различными по типу и месту. Они могут включать переломы костей, таких как плюсневые кости, фаланги пальцев и таранная кость. Каждый тип перелома требует своего подхода к лечению и реабилитации.
-
Симптомы и диагностика: Перелом ступни может проявляться не только болью и отеком, но и синяками, ограничением подвижности и деформацией. Для точной диагностики часто требуется рентгенография, а в сложных случаях — МРТ или КТ.
-
Влияние на повседневную жизнь: Переломы ступни могут существенно повлиять на качество жизни, ограничивая физическую активность и требуя длительного восстановления. В некоторых случаях, особенно у спортсменов, это может привести к значительным перерывам в тренировках и соревнованиях.

Последствия и осложнения перелома стопы:
- Утрата нормальной и надежной поддержки стопы;
- Появление вторичных артрозов в мелких суставах ноги;
- С течением времени формирование посттравматического плоскостопия.
Анатомия
Стопа состоит из 26 мелких костей, которые плотно и последовательно соединены между собой множеством связок и мелкими суставами.
Основные анатомические зоны стопы включают:
- Предплюсну;
- Плюсну;
- Фаланги пяти пальцев.
В состав предплюсны входят следующие кости:
- Пяточная;
- Таранная;
- Кубовидная;
- Ладьевидная;
- Три клиновидные кости.
Эти кости получили свои названия в зависимости от их формы.
Все они надежно соединены друг с другом с помощью связок и суставных поверхностей.
Если проанализировать расположение всех костей стопы, можно заметить, что таранная кость, находясь проксимально (ближе к центру тела), плотно соединяется с костями голени. В дистальной части стопы (дальше от центра тела) небольшие кости предплюсны соединяются с костями плюсны.
Плюсна имеет небольшие суставные поверхности, которые обеспечивают соединение с основаниями фаланг пальцев ног.
Переломы костей предплюсны
Давайте проанализируем переломы каждой кости отдельно.
Переломы таранной кости
Повреждения таранной кости в травматологии встречаются довольно редко, составляя примерно 3% от общего числа переломов костей стопы. Изолированные переломы этой кости у пациентов практически не наблюдаются. Чаще всего такие повреждения сопровождаются травмами костей в области лодыжек, а также вывихами и подвывихами стопы, а также переломами других костей стопы.
Анатомические и физиологические особенности:
- Таранная кость передает на ступню давление и вес всего тела человека;
- Она является единственной костной структурой стопы, к которой не прикрепляется ни одна мышца;
- Таранная кость играет ключевую роль в формировании физиологического свода стопы.
Причины перелома:
- Подворачивание стопы влево или вправо;
- Прыжок с высоты;
- Сильный удар по кости тяжелым предметом (например, молотком);
- Сжатие костей стопы с обеих сторон;
- Дорожно-транспортное происшествие;
- Падение с большой высоты на прямые ноги (на стопу).
Переломы таранной кости делятся на следующие категории:
- Перелом тела;
- Перелом головки;
- Перелом шейки;
- Перелом задней части таранной кости;
- Перелом латеральной части таранной кости.
Клинические признаки
Симптомы перелома костей стопы варьируются в зависимости от того, какая именно кость пострадала в результате травмы, а также от наличия смещения фрагментов.
Клиническая картина
- Пострадавший не способен опираться на ногу из-за сильной боли;
- Наличие синяков на верхней части ступни;
- Отек на тыльной стороне стопы;
- При пальпации ладьевидной кости у пострадавшего отмечается болезненность;
- Повороты стопы внутрь и наружу вызывают у пострадавшего сильные болевые ощущения;
- Функция «отведения и приведения стопы» невозможна из-за резкой боли;
Диагностика
Человек с переломами пальцев должен быть срочно отправлен в ближайший травмпункт или больницу, где ему будет выполнено рентгеновское обследование костей стопы в двух проекциях.
Врачебная тактика
Если у пациента выявлен перелом таранной кости с смещением, необходимо срочно провести репозицию отломков, чтобы предотвратить возможные осложнения.
Важно помнить, что если травма произошла давно, то восстановление правильного положения костных фрагментов может быть значительно затруднено или даже невозможно.
В некоторых случаях врач не может выполнить закрытую репозицию отломков, и тогда требуется хирургическое вмешательство с открытым вправлением и установкой скелетного вытяжения.
Срок ношения гипса при переломе заднего отростка таранной кости составляет в среднем 2-3 недели, а в более сложных случаях — от 1 до 1,5 месяцев.
Через месяц после начала иммобилизации, с разрешения врача-травматолога, пациенту рекомендуется осторожно и постепенно извлекать ногу из иммобилизирующей шины и выполнять небольшие активные движения пальцами, а также медленно сгибать и разгибать ногу в голеностопном суставе.
В период реабилитации пациенту назначаются лечебная физкультура, физиотерапия и массаж. Полное восстановление подвижности и трудоспособности после перелома ладьевидной кости обычно происходит через 2,5-3 месяца.
После такого повреждения таранной кости пациенту необходимо в течение года носить ортопедические супинаторы, чтобы избежать развития травматического плоскостопия.
Переломы ладьевидной кости
Причины:
- Падение тяжёлого предмета на пальцы ног (например, штанги);
- Удар по фалангам пальцев тяжёлым объектом;
- Профессиональные травмы (например, у балерин и танцоров);
- Человек может споткнуться и удариться пальцами о твёрдую поверхность.
Если у пострадавшего произошёл перелом дистальных отделов: средней и ногтевой фаланги пальцев, это, как правило, не приводит к нарушению физиологической функции стопы.
Более серьёзными являются травмы основных фаланг пальцев стопы, так как при их неправильном сращении может развиться посттравматический артроз суставов, находящихся между фалангами и плюсной. Некоторые пациенты с таким видом травмы отмечают ограничение подвижности стопы и болевые ощущения при ходьбе.
Как распознать перелом пальцев стопы:
- Палец стопы отёкший;
- Имеет синеватый оттенок;
- Наблюдается резкая болезненность при ходьбе и при нажатии;
- Пострадавший не может наступить на переднюю часть стопы;
- Палец имеет деформацию;
- У пострадавшего может быть ненормальная подвижность пальца ноги;
- На коже пальца видны множественные кровоизлияния;
- У некоторых пациентов может образоваться подногтевая гематома.
Диагноз ставится на основании:
- История болезни (информация о травме);
- Жалобы пациента;
- Результаты объективного осмотра;
- Рентгенографическое исследование стопы в двух проекциях.
Что делать при травме стопы
Тактика лечения переломов костей стопы определяется типом поврежденной кости и наличием смещения отломков.
Если у пациента зафиксирован перелом ладьевидной кости без смещения, в травмпункте ему накладывают циркулярную гипсовую повязку. Врач-травматолог при иммобилизации нижней конечности обязательно должен учитывать анатомические особенности свода стопы.
В случае, если у пациента наблюдается смещение отломков ладьевидной кости, требуется провести закрытую репозицию под местной анестезией. В травматологии часто возникают ситуации, когда для восстановления правильного положения фрагментов кости необходимо прибегнуть к открытой репозиции в ходе хирургического вмешательства. При открытом переломе с повреждением кожи на рану накладывается асептическая повязка после предварительной обработки антисептиком.
Чтобы зафиксировать фрагменты ладьевидной кости в правильном анатомическом положении, пациенту накладывается гипсовая повязка на срок от 1 до 1,5 месяцев.
Реабилитационный период длится не менее двух месяцев и включает физиотерапию, массаж и лечебную физкультуру.
Обязательным условием для восстановления нормальной функции стопы и предотвращения посттравматических осложнений является использование специального ортопедического супинатора в течение года.
Переломы плюсневых костей
Переломы мелких трубчатых костей стопы по статистическим данным занимают первое место среди всех видов костных повреждений в этой области. Это важное наблюдение связано с их анатомическим положением, небольшими размерами и хрупкой структурой.
Симптомы
- При изолированном переломе плюсневой кости у пациента может наблюдаться легкий отек на верхней части стопы и на ее подошве;
- Пострадавший испытывает трудности с опорой на поврежденную стопу во время ходьбы;
- При ощупывании плюсневых костей отмечается значительная болезненность;
- У ряда пациентов может быть замечена деформация стопы;
Лечение
-
Перелом без смещения. В случае, если у пациента диагностирован перелом костей плюсны без смещения отломков, врач-травматолог накладывает заднюю гипсовую шину, которая должна оставаться на месте не менее одного месяца. Решение о снятии шины принимается после проведения контрольной рентгенографии костей стопы.
-
Перелом со смещением. В более сложных ситуациях, когда у пациента выявлен перелом со смещением, осуществляется закрытое вправление фрагментов плюсневых костей. Затем выполняется открытый остеосинтез, и накладывается скелетное вытяжение. В таких случаях срок иммобилизации с использованием гипсовой повязки может увеличиться до полутора месяцев.
После завершения этих процедур пациенту накладывают специальную гипсовую повязку и формируют так называемый «каблучок».
На протяжении года после сложного перелома костей плюсны пациенту рекомендуется использовать специальную ортопедическую стельку в обуви.
Переломы фаланг пальцев стопы
Такой тип травматического перелома костей стопы наблюдается довольно часто.
Принципы лечения
Методы лечения и объем медицинских процедур определяются типом перелома и наличием смещения костных фрагментов.
В случае перелома одной или нескольких фаланг пальцев без смещения пострадавшему устанавливается задняя гипсовая шина.
Что делать, если при переломе пальцев образовалась подногтевая гематома
Если у пациента в результате травмы возникла подногтевая гематома, врач должен под местной анестезией удалить ноготь и наложить асептическую повязку. В течение нескольких дней рану следует обрабатывать 3% раствором перекиси водорода и прикладывать салфетку с антибиотиком или мазью, такой как «Левомеколь».
При смещении костных фрагментов пациенту необходима закрытая репозиция.
Осколки кости могут быть зафиксированы с помощью спиц.
Если у пациента произошел перелом ногтевой фаланги без смещения, гипс не требуется, и можно использовать лейкопластырную повязку. Срок иммобилизации зависит от типа перелома пальцев стопы и наличия смещения отломков, и составляет от 1 до 1,5 месяцев.
Оперативное лечение
При серьезном переломе костей стопы некоторым пациентам может потребоваться хирургическое вмешательство. Врач-травматолог применяет металлические пластины, винты и штифты для надежной фиксации костных фрагментов.
После завершения операции на ногу пациента накладывается шина или гипс. В течение определенного времени пациенту разрешается передвигаться только с помощью костылей. В процессе лечения несколько раз выполняются рентгеновские исследования для контроля за процессом сращения костных отломков в правильном положении.
Профилактика перелома ступни
Существует несколько универсальных советов и рекомендаций, которые помогут предотвратить перелом стопы.
Правила
- При занятиях спортом важно использовать правильно подобранную спортивную обувь;
- Следует чередовать физические нагрузки с периодами отдыха;
- В постклимактерический период и в пожилом возрасте в рацион должны входить продукты, богатые кальцием;
- Умеренные физические нагрузки в любом возрасте способствуют укреплению костной ткани;
- Соблюдение правил безопасности в быту и на рабочем месте;
- Регулярные тренировки повышают выносливость и подвижность, что значительно снижает вероятность случайных падений.
Обращение за квалифицированной медицинской помощью при переломе стопы в своевременные сроки увеличивает шансы на успешное восстановление и возвращение физиологической функции стопы и нижних конечностей в целом.

Реабилитация после перелома ступни
Реабилитация после перелома ступни является важным этапом восстановления, который помогает вернуть пациенту полноценную функциональность конечности и предотвратить возможные осложнения. Процесс реабилитации может варьироваться в зависимости от типа перелома, его тяжести и индивидуальных особенностей пациента.
Первоначально, после получения медицинской помощи и стабилизации состояния, начинается этап восстановления. Важно помнить, что реабилитация должна проводиться под контролем врача или физиотерапевта, чтобы избежать неправильных действий и усугубления травмы.
Этапы реабилитации
Реабилитация после перелома ступни условно делится на несколько этапов:
1. Иммобилизация
На первом этапе, который может длиться от нескольких недель до нескольких месяцев, необходимо обеспечить покой поврежденной конечности. Обычно это достигается с помощью гипсовой повязки или ортеза, которые фиксируют ступню в правильном положении. Важно соблюдать рекомендации врача по срокам ношения иммобилизации.
2. Упражнения на растяжку и укрепление
После снятия гипса или ортеза, начинается второй этап реабилитации, который включает в себя легкие упражнения на растяжку и укрепление мышц. Эти упражнения помогают восстановить подвижность суставов и предотвратить атрофию мышц. Начинать следует с простых движений, таких как сгибание и разгибание пальцев, а затем постепенно увеличивать нагрузку.
3. Физиотерапия
Физиотерапевтические процедуры, такие как ультразвук, магнитотерапия или электрофорез, могут быть назначены для ускорения процесса заживления и уменьшения болевых ощущений. Физиотерапевт подберет индивидуальную программу, которая будет включать в себя как активные, так и пассивные методы лечения.
4. Постепенное возвращение к активности
По мере улучшения состояния и восстановления подвижности, пациенту рекомендуется постепенно возвращаться к обычной физической активности. Важно избегать резких движений и чрезмерных нагрузок, чтобы не вызвать повторную травму. Врач может рекомендовать использование специальных стелек или ортопедической обуви для облегчения нагрузки на ступню.
Психологический аспект реабилитации
Не стоит забывать и о психологическом аспекте реабилитации. Перелом может вызвать стресс и депрессию, особенно если пациент вынужден ограничивать свою активность. Поддержка близких, а также консультации с психологом могут помочь справиться с эмоциональными трудностями и настроиться на позитивный результат.
Заключение
Реабилитация после перелома ступни — это комплексный процесс, требующий времени, терпения и соблюдения рекомендаций специалистов. Правильный подход к восстановлению поможет избежать осложнений и вернуться к привычной жизни как можно быстрее.
Вопрос-ответ
Каковы основные симптомы перелома ступни?
Основные симптомы перелома ступни включают сильную боль в области травмы, отек, синяки, ограничение подвижности и деформацию стопы. В некоторых случаях может наблюдаться хруст при движении или ощущение нестабильности в суставе.
Как проводится диагностика перелома ступни?
Диагностика перелома ступни обычно включает физический осмотр врача, который оценивает симптомы и проводит тесты на подвижность. Для подтверждения диагноза могут быть назначены рентгенографические исследования, а в сложных случаях — МРТ или КТ.
Каковы основные методы лечения перелома ступни?
Лечение перелома ступни может варьироваться в зависимости от типа и тяжести травмы. В большинстве случаев требуется иммобилизация с помощью гипса или ортеза. В более серьезных случаях может потребоваться хирургическое вмешательство для восстановления костей. Рекомендуется также физиотерапия для восстановления подвижности после снятия гипса.
Советы
СОВЕТ №1
При подозрении на перелом ступни немедленно обратитесь к врачу. Самостоятельная диагностика может привести к неправильному лечению и усугублению травмы. Врач проведет необходимые обследования, такие как рентген, чтобы подтвердить диагноз.
СОВЕТ №2
После получения медицинской помощи следуйте рекомендациям врача по реабилитации. Это может включать в себя использование ортопедической обуви, физиотерапию и специальные упражнения для восстановления подвижности и силы в ступне.
СОВЕТ №3
Обеспечьте правильный уход за травмированной ступней. Держите ногу в покое, прикладывайте лед для уменьшения отека и принимайте назначенные обезболивающие препараты. Не забывайте о необходимости поддерживать ногу в приподнятом положении.
СОВЕТ №4
После восстановления постепенно возвращайтесь к физической активности. Начинайте с легких упражнений и увеличивайте нагрузку по мере укрепления ступни. Это поможет избежать повторных травм и улучшит общую физическую форму.