Перелом лучевой кости в области запястья — распространенная травма, особенно среди пожилых и спортсменов. В статье рассматриваются классификация переломов (со смещением и без), методы лечения, реабилитация и сроки срастания. Понимание этих аспектов поможет пациентам и их близким лучше ориентироваться в восстановлении и снизить риск осложнений и повторных травм.
Классификация
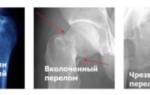
Лучевая кость в области соединения с кистевым суставом имеет наиболее тонкий кортикальный слой. Именно поэтому она чаще всего ломается именно в этой зоне, что привело к появлению термина «перелом луча в типичном месте» (код по МКБ-10 — S52.5). В зависимости от положения руки при падении, травма делится на две основные категории:
- Перелом Смита, также известный как сгибательный (возникает, когда удар приходится на тыльную сторону кисти);
- Перелом Коллеса, или разгибательный (происходит, когда удар приходится на ладонь).
При падении на вытянутую руку в положении тыльной флексии у взрослых обычно фиксируется вколоченный перелом лучевой кости без заметного смещения костных фрагментов.
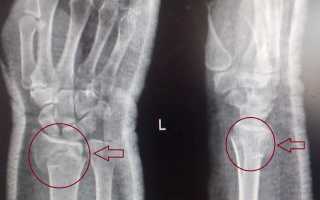
Общая классификация переломов костей также применяется к этому типу травмы, поэтому повреждение лучевой кости может быть: открытым (с разрывом кожи и мягких тканей) или закрытым (когда целостность кожных покровов не нарушена); с смещением костей или их отломков, либо без смещения.

Симптомы
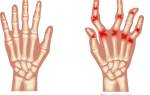
Клинические проявления таких травм не вызывают значительных трудностей при диагностике. Обычно перелом сопровождается характерной деформацией запястья в виде штыка. В области дистального отдела руки можно заметить отек, а также возможное образование гематомы, хотя это не является обязательным признаком.
Конечно, одним из основных симптомов являются болевые ощущения. Функциональная подвижность кисти сохраняется, однако значительно ограничена из-за болевого синдрома. Движения в лучезапястном суставе, как правило, затруднены.
Пострадавший практически не способен выполнять сгибание и разгибание кисти, а также приведение и отведение или круговые движения. Если произошел перелом лучевой кости с смещением, то среди других признаков можно обнаружить крепитацию (хруст) отломков при пальпации. При осмотре поврежденной конечности можно заметить, что она выглядит бледной и холодной на ощупь. Если в результате травмы были затронуты кровеносные сосуды и нервные окончания, у пострадавшего может возникнуть онемение пальцев.
| Симптом | Описание | Возможные причины |
|---|---|---|
| Боль в области лучезапястного сустава | Острая, интенсивная боль, усиливающаяся при движении. | Прямая травма (падение на вытянутую руку), непрямая травма (например, удар по руке). |
| Деформация запястья | Изменение формы запястья, визуально заметное укорочение или искривление предплечья. | Смещение отломков кости. |
| Отек и припухлость | Набухание мягких тканей вокруг места перелома. | Воспалительная реакция организма на травму. |
| Гематома | Подкожное кровоизлияние, синяк. | Разрыв кровеносных сосудов в области перелома. |
| Ограничение подвижности | Сложность или невозможность сгибания и разгибания кисти. | Боль и отек, смещение отломков. |
| Крепитация | Хруст при пальпации места перелома (осторожно!). | Трение отломков кости друг о друга. |
| Потеря чувствительности | Онемение или покалывание в пальцах. | Повреждение нервов в области перелома. |
Интересные факты
Вот несколько интересных фактов о переломе лучевой кости в типичном месте:
-
Частота травмы: Перелом лучевой кости в типичном месте (обычно это дистальный конец лучевой кости, близкий к запястью) является одной из самых распространенных травм у пожилых людей, особенно у женщин с остеопорозом. Это связано с тем, что кости становятся более хрупкими с возрастом.
-
Механизм травмы: Чаще всего такие переломы происходят в результате падения на вытянутую руку. При падении человек инстинктивно пытается защитить себя, и это приводит к значительной нагрузке на запястье, что может вызвать перелом.
-
Лечение и восстановление: Переломы лучевой кости в типичном месте могут лечиться как консервативно (иммобилизация с помощью гипса), так и хирургически (с использованием металлических пластин или винтов). Восстановление может занять от нескольких недель до нескольких месяцев, и важно проводить реабилитацию для восстановления функции руки и предотвращения осложнений.
Диагностика
- История болезни;
- Жалобы пациента;
- Результаты объективного осмотра;
- Дополнительные методы диагностики
- Рентгенографическое исследование;
- Компьютерная томография;
- Магнитно-резонансная томография.
Первая помощь
Прежде всего, любая медицинская помощь начинается с остановки кровотечения. Если кровотечение незначительное, например, при переломе лучевой кости руки, его можно остановить, наложив плотную чистую ткань или бинт. В случае повреждения крупных артерий необходимо наложить жгут на руку выше локтя. Если жгут отсутствует, можно использовать любые подручные средства, такие как кожаный пояс, шнур или нейлоновые колготки.
Если произошел закрытый перелом лучевой кости со смещением, следует немедленно приступить к иммобилизации травмированной конечности. Для этого можно воспользоваться подручными предметами, такими как линейка или прямая палка, чтобы создать фиксирующую шину. Руку сгибают под углом 90° и фиксируют с помощью косынки, которая надевается на шею. В области повреждения кости рекомендуется приложить лед. Если в аптечке имеются обезболивающие средства (спрей, мазь или таблетки), пациенту можно дать дозу для облегчения боли.
При иммобилизации поврежденной руки врач должен следить за изменением цвета пальцев. Пострадавший транспортируется на носилках в карете «Скорой помощи» в травматологическое отделение стационара.

Лечение при переломе лучевой кости
Характер травмы определяет подход к лечению перелома. Упрощенно говоря, легкие закрытые переломы без смещения лечатся консервативно: накладывается повязка, гипс, и пациент отправляется домой. В то же время оскольчатые переломы лучевой кости со смещением, повреждения кистевого сустава или комбинированные переломы с локтевой костью требуют оперативного вмешательства.
После окончательной диагностики с помощью рентгенографии хирург-травматолог начинает процесс сборки кости. Сопоставление отломков может осуществляться как под местной анестезией, так и под общим наркозом. Репозиция может быть открытой (при открытом переломе) или закрытой (вслепую). При переломе Коллеса рука пациента располагается ладонной стороной вниз, тогда как при переломе Смита ладонь направлена вверх.
Сразу после сборки кости выполняется контрольный рентген для проверки правильности сопоставления фрагментов костной ткани. Затем на протяжении месяца накладывается циркулярная гипсовая повязка от основания головок пястных костей до верхней трети предплечья.
При диагнозе «перелом лучевой кости со смещением» операция проводится незамедлительно с несколькими целями: необходимо в одном сеансе сопоставить отломки кости и зафиксировать их для дальнейшего срастания.
Закрепление костных тканей осуществляется с помощью комплекса различных методов, объединяемых под общим термином — остеосинтез.
Остеосинтез
Выбор типа фиксатора зависит от степени сложности и характера перелома.
Методы остеосинтеза при переломе лучевой кости в стандартной области:
- Накостный остеосинтез с применением пластины с угловой стабильностью;
- Чрезкостный остеосинтез с использованием аппарата Илизарова или стержневого устройства.
Спицы Киршнера. Этот метод заключается в фиксации с помощью нескольких спиц, которые вводятся внутрь кости. К его преимуществам можно отнести простоту, минимальную инвазивность и скорость установки. Однако есть и недостатки: необходимость носить гипсовую повязку и частые случаи повторного смещения отломков. Кроме того, данный метод подходит не всем пациентам и имеет свои ограничения.
Остеосинтез с металлическими пластинами (когда фиксатор крепится непосредственно к кости с помощью винтов). Эта методика обеспечивает хорошую анатомическую репозицию костей, особенно при использовании современных фиксаторов. Однако существуют и определенные недостатки: возможны ошибки при установке винтов, высокий риск травмирования кости и сухожилий, а также осложнения, такие как компрессия нерва руки.
Лечение перелома лучевой кости со смещением может быть выполнено с помощью аппаратов внешней фиксации. Это высокоэффективный метод для лечения множественных раздробленных переломов. При этом сохраняется микроциркуляция в травмированной области, а мягкие ткани остаются неповрежденными. Тем не менее, возникают сложности на этапе установки аппарата, и часто наблюдается повторное смещение отломков после его снятия. Одним из наиболее серьезных осложнений является риск развития стержневого остеомиелита.
Реабилитация
При успешном срастании костей руки через 3–4 недели все фиксирующие устройства могут быть удалены. Это сигнализирует о начале этапа восстановления функций руки.
В программу реабилитации после перелома лучевой кости входят следующие мероприятия:
- Лечебная физкультура;
- Массажные процедуры;
- Физиотерапия;
- Сбалансированное питание;
- Водные процедуры;
- Использование ортеза;
- Санаторно-курортное лечение.
Важно не игнорировать советы врачей о необходимости регулярных упражнений для разработки суставов руки. Также следует уделять внимание кальциевой диете и принимать комплекс витаминов, способствующих восстановлению.
Срок заживления перелома лучевой кости руки составляет не менее одного месяца (время, необходимое для формирования костной мозоли).
Физиотерапевтическое лечение
- Парафинотерапия;
- Магнитотерапия;
- Ультрафиолетовое облучение;
- Электрофорез с кальцием и фосфором на область перелома;
- Электрическое поле УВЧ;
- Грязелечение.
Если врач назначил 15 сеансов физиотерапии, то необходимо пройти все процедуры и в срок. Это станет основой для полного выздоровления без каких-либо осложнений.
Все упражнения лечебной гимнастики следует выполнять медленно и одновременно обеими руками, с небольшой амплитудой, до появления «умеренной боли». В период реабилитации очень полезно сочетать физические упражнения с тепловыми процедурами и массажем. Отлично восстанавливает функции лучезапястного сустава игра в бильярд.
При наличии у пациента лабораторно подтвержденного остеопороза назначаются таблетки с кальцием и поливитаминами, такими как «Кальцемин», «Миакальцик», «Кальций-Д3-Никомед», «Витрум».
Ортез с системой пневмофиксации при дистальных переломах лучевой кости
Преимущества:
- Ортез оснащен встроенными воздушными подушками, которые равномерно распределяют давление и обеспечивают надежную фиксацию;
- В конструкции имеется специальный ручной баллон с датчиком давления для нагнетания воздуха;
- Полная свобода движения большого пальца сохраняется благодаря угловой форме ладонной части ортеза;
- Изделие легко обрабатывается антисептиком;
- Ортез используется при переломах дистального метаэпифиза лучевой кости;
- Ортопедическое изделие выполнено из прочного и легкого пластика, который пропускает рентгеновские лучи, что позволяет не снимать ортез во время дополнительных обследований.
Профилактика переломов лучевой кости
Особенно в типичном месте, является важной задачей как для медицинских работников, так и для пациентов. Переломы лучевой кости чаще всего происходят в результате падений, особенно у пожилых людей, и могут значительно повлиять на качество жизни. Поэтому знание методов профилактики может помочь снизить риск травм.
Одним из основных аспектов профилактики является поддержание здоровья костей. Это включает в себя достаточное потребление кальция и витамина D, которые играют ключевую роль в укреплении костной ткани. Рекомендуется включать в рацион молочные продукты, рыбу, зеленые листовые овощи и обогащенные продукты. Также важно следить за уровнем витамина D, особенно в зимний период, когда солнечного света недостаточно.
Физическая активность также играет важную роль в профилактике переломов. Регулярные упражнения, направленные на укрепление мышц и улучшение координации, могут значительно снизить риск падений. Рекомендуются такие виды активности, как ходьба, плавание, йога и специальные упражнения для укрепления мышц рук и запястья. Особенно полезны упражнения с отягощениями, которые способствуют увеличению плотности костной ткани.
Важно также обратить внимание на безопасность в повседневной жизни. Устранение потенциальных опасностей в доме, таких как скользкие полы, неустойчивые коврики и плохое освещение, может помочь предотвратить падения. Использование специальных приспособлений, таких как поручни в ванной и на лестницах, а также использование тростей или ходунков для людей с ограниченной подвижностью, также может снизить риск травм.
Регулярные медицинские осмотры и оценка состояния костей, особенно у людей старше 50 лет, могут помочь выявить проблемы на ранних стадиях. Врач может рекомендовать дополнительные исследования, такие как денситометрия, для оценки плотности костной ткани и назначения необходимых препаратов для укрепления костей.
Наконец, важно обучать людей правильным методам падения. Знание того, как правильно падать, может помочь минимизировать травмы в случае падения. Например, рекомендуется сгибать колени и пытаться упасть на бок, чтобы распределить силу удара.
Таким образом, комплексный подход к профилактике переломов включает в себя правильное питание, физическую активность, обеспечение безопасности в окружающей среде и регулярные медицинские осмотры. Эти меры могут значительно снизить риск возникновения переломов и улучшить общее состояние здоровья.
Вопрос-ответ
Каковы основные симптомы перелома лучевой кости в типичном месте?
Основные симптомы включают резкую боль в области запястья, отек, ограничение подвижности, а также деформацию, которая может проявляться в виде “падения” запястья. Пациенты могут также испытывать трудности при попытке поднять или удержать предметы.
Как осуществляется диагностика перелома лучевой кости?
Диагностика обычно начинается с физического осмотра, после чего врач назначает рентгенографию для подтверждения наличия перелома. В некоторых случаях могут потребоваться дополнительные исследования, такие как МРТ или КТ, для оценки состояния окружающих тканей и выявления возможных осложнений.
Какие методы лечения применяются при переломе лучевой кости?
Лечение может варьироваться в зависимости от типа и степени перелома. В большинстве случаев применяется консервативное лечение, включая иммобилизацию с помощью гипса или шины. В более сложных случаях может потребоваться хирургическое вмешательство для восстановления нормального положения кости и стабилизации перелома с помощью металлоконструкций.
Советы
СОВЕТ №1
Обратитесь к врачу сразу после травмы. Даже если вы не чувствуете сильной боли, важно провести рентгенографию, чтобы исключить перелом. Раннее вмешательство может предотвратить осложнения и ускорить процесс восстановления.
СОВЕТ №2
Следуйте рекомендациям врача по лечению и реабилитации. Это может включать ношение гипса, физиотерапию и специальные упражнения для восстановления подвижности. Соблюдение всех указаний поможет вам быстрее вернуться к обычной активности.
СОВЕТ №3
Обратите внимание на питание. Убедитесь, что ваш рацион богат кальцием и витамином D, которые способствуют укреплению костей. Продукты, такие как молочные изделия, рыба и зеленые листовые овощи, помогут ускорить процесс заживления.
СОВЕТ №4
Не забывайте о профилактике. После восстановления важно укреплять мышцы и суставы, чтобы снизить риск повторных травм. Регулярные физические упражнения и занятия спортом помогут поддерживать вашу физическую форму и здоровье костей.